Tiroidite di Hashimoto
Questa pagina è amministrata da Davide Brancato, endocrinologo e diabetologo a Palermo. E' rivolta ai Pazienti che vogliono sapere qualcosa sulla tiroidite di Hashimoto.
Che cosa è la tirodite di Hashimoto ?
E’ una malattia autoimmune cronica in cui il sistema immune aggredisce la tiroide.
Il sistema immune è preposto a proteggere l’organismo e ad aiutarlo a combattere le malattie infettive e neoplastiche, attivando alcune cellule chiamate linfociti e producendo alcune sostanze chiamate anticorpi.
Nei soggetti colpiti dalla tiroidite di Hashimoto i linfociti e gli autoanticorpi “impazziscono” e, anziché dirigersi contro gli agenti nocivi per l’organismo, aggredisono la tiroide, alterandone l’anatomia e la funzione.
L’anatomia tiroidea è sovvertita dalla infiltrazione dei linfociti (formazione dei centri germinativi), dalla distruzione del tessuto tiroideo (atrofia parenchimale), dall’aumento dei fasci di fibre (fibrosi) e da alcune modificazioni cellulari caratteristiche (comparsa degli oncociti). In molti casi la tiroide si ingrandisce. In altri casi, meno frequenti, in cui la tiroide si rimpicciolisce, è più corretto parlare di tiroidite atrofica (o tiroidite di Ord).Spesso la tiroide stenta a produrre sufficienti quantità di ormoni tiroidei e si sviluppa una condizione di ipotiroidismo.
Il sistema immune è preposto a proteggere l’organismo e ad aiutarlo a combattere le malattie infettive e neoplastiche, attivando alcune cellule chiamate linfociti e producendo alcune sostanze chiamate anticorpi.
Nei soggetti colpiti dalla tiroidite di Hashimoto i linfociti e gli autoanticorpi “impazziscono” e, anziché dirigersi contro gli agenti nocivi per l’organismo, aggredisono la tiroide, alterandone l’anatomia e la funzione.
L’anatomia tiroidea è sovvertita dalla infiltrazione dei linfociti (formazione dei centri germinativi), dalla distruzione del tessuto tiroideo (atrofia parenchimale), dall’aumento dei fasci di fibre (fibrosi) e da alcune modificazioni cellulari caratteristiche (comparsa degli oncociti). In molti casi la tiroide si ingrandisce. In altri casi, meno frequenti, in cui la tiroide si rimpicciolisce, è più corretto parlare di tiroidite atrofica (o tiroidite di Ord).Spesso la tiroide stenta a produrre sufficienti quantità di ormoni tiroidei e si sviluppa una condizione di ipotiroidismo.

L'aspetto microscopico di un campione bioptico in un caso di tiroidite di Hashimoto
Perché la tiroidite di Hashimoto si chiama così ?
Perché i primi quattro casi furono descritti da un giovane medico giapponese, Hashimoto Hakaru, nel 1912. Probabilmente è stata la prima malattia autoimmune ad essere riconosciuta come tale.

Il Dott. Hashimoto Hakaru
Da cosa è causata la tiroidite di Hashimoto ?
Quanto è frequente ?
E’ una malattia molto frequente; si stima che circa il 10% della popolazione ne è affetta. In un recente studio condotto dal gruppo del Prof. Trimarchi sulla popolazione della Sicilia Orientale, si è osservato, dal 1975 ad oggi, un’impressionante aumento del numero di pazienti affetti da questa patologia: oggi i casi di tiroidite di Hashimoto sono 10 volte più frequenti rispetto a pochi anni fa ! Questa malattia colpisce 15-20 volte più spesso le donne rispetto agli uomini, ma sembra che questa proporzione si stia lentamente modificando i maniera meno sfavorevole per le donne. Può essere riscontrata in qualsiasi fascia d’età, ma la sua prevalenza aumenta progressivamente con l’età.
Un aspetto molto importante è la frequente familiarità della tiroidite di Hashimoto e, più in generale, delle malattie autoimmuni tiroidee. Infatti, il rischio che un familiare di I grado (genitore, fratello o sorella, figlio o figlia) sia affetto da una malattia autoimmune tiroidea simile a quella del paziente (probando) è molto alto ed è pari a circa il 25% nei maschi e del 50% nelle femmine.
Un aspetto molto importante è la frequente familiarità della tiroidite di Hashimoto e, più in generale, delle malattie autoimmuni tiroidee. Infatti, il rischio che un familiare di I grado (genitore, fratello o sorella, figlio o figlia) sia affetto da una malattia autoimmune tiroidea simile a quella del paziente (probando) è molto alto ed è pari a circa il 25% nei maschi e del 50% nelle femmine.
Quali sono i rischi associati con la tiroidite di Hashimoto ?
1.IPOTIROIDISMO. La tirodite di Hashimoto è, probabilmente, la più frequente causa di ipotirodismo in Italia. Se non viene trattato, l’ipotiroidismo può portare a serie complicazioni; le principali sono elencate appresso.
- Problemi cardiaci, come bradicardia e scompenso cardiaco.
- Cute secca, perdita di capelli.
- Intolleranza al freddo.
- Dolori muscolari, rigidità, astenia, faticabilità.
- Depressione dell’umore, ridotto desiderio sessuale, difficoltà di concentrazione, rallentamento delle funzioni mentali.
- Aumento di peso e “gonfiore”.
- Stitichezza.
- Irregolarità mestruali.
- Coma mixedematoso, una rara condizione pericolosa per la vita, che può essere il risultato di un ipotiroidismo non trattato di lunga durata. Richiede una terapia d’emergenza.
- Problemi ostetrici e neonatologici. Una madre con ipotiroidismo non trattato ha un aumentato rischio di aborto al I e al II trimestre o un aumentato rischio di partorire un neonato prematuro, o un neonato piccolo per età gestazionale. Inoltre, i figli di mamme con ipotirodismo non trattato in gravidanza hanno un quoziente intellettivo mediamente più basso.
- Problemi pediatrici. I bambini affetti possono manifestare rallentamento della crescita, obesità e disturbi dello sviluppo sessuale.
Un elenco completo delle manifestazioni dell’ipotiroidismo merita una trattazione a parte e non è lo scopo di questa descrizione.
2. GOZZO. La tiroidite di Hashimoto comporta una tendenza all’ aumento di volume della tiroide, il cosiddetto gozzo. Il gozzo può interferire con la deglutizione, la fonazione e la respirazione. Nei casi più sfortunati può essere necessario l’intervento chirurgico di tiroidectomia (asportazione della tiroide), ma nella maggior parte dei pazienti è sufficiente la terapia medica. Inoltre, in una significativa percentuale di pazienti, la tiroide tende spontaneamente a rimpicciolirsi, con l’evoluzione verso la tiroidite atrofica, senza alcun rischio di tirodectomia.
3. TUMORI. Non va mai dimenticato che la tiroidite di Hashimoto può comportare un aumento del rischio di tumore tiroideo, come il linfoma della tiroide. Più complessa è, invece, l’associazione tra la tiroidite di Hashimoto e il più frequente tumore tiroideo, cioè il carcinoma papillare. Infatti, da una parte si osserva che chi è affetto da carcinoma papillare della tiroide ha più probabilità di sviluppare una infiltrato tiroiditico attorno al tumore (26% dei pazienti) ed un incremento (solitamente modesto) di TPOAb e/o TGAb (32% dei pazienti); dall’altra parte sembra che chi è affetto da tiroidite di Hashimoto abbia un rischio più elevato di sviluppare un carcinoma papillare e ciò, secondo un recente studio dell’Università del Wisconsin, sembra particolarmente evidente nelle donne. Tuttavia, sebbene la tiroidite di Hashimoto possa comportare un aumentato rischio di tumore, un attento e scupoloso controllo endocrinologico periodico può consentire di diagnosticare in tempo l'insorgenza delle patologie maligne.
4. ALTRE MALATTIE. Inoltre, bisogna ricordare che la tiroidite di Hashimoto può associarsi ad altre malattie autoimmuni, sia del sistema endocrino (malattia di Addison, diabete mellito tipo 1, ipogonadismo primario…) che non del sistema endocrino (vitiligo, anemia perniciosa, celiachia…).
Infine, la tiroidite di Hashimoto può associarsi al carcinoma della mammella ed alla sindrome depressiva; in quest’ultimo caso, anche in assenza di ipotiroidismo
- Problemi cardiaci, come bradicardia e scompenso cardiaco.
- Cute secca, perdita di capelli.
- Intolleranza al freddo.
- Dolori muscolari, rigidità, astenia, faticabilità.
- Depressione dell’umore, ridotto desiderio sessuale, difficoltà di concentrazione, rallentamento delle funzioni mentali.
- Aumento di peso e “gonfiore”.
- Stitichezza.
- Irregolarità mestruali.
- Coma mixedematoso, una rara condizione pericolosa per la vita, che può essere il risultato di un ipotiroidismo non trattato di lunga durata. Richiede una terapia d’emergenza.
- Problemi ostetrici e neonatologici. Una madre con ipotiroidismo non trattato ha un aumentato rischio di aborto al I e al II trimestre o un aumentato rischio di partorire un neonato prematuro, o un neonato piccolo per età gestazionale. Inoltre, i figli di mamme con ipotirodismo non trattato in gravidanza hanno un quoziente intellettivo mediamente più basso.
- Problemi pediatrici. I bambini affetti possono manifestare rallentamento della crescita, obesità e disturbi dello sviluppo sessuale.
Un elenco completo delle manifestazioni dell’ipotiroidismo merita una trattazione a parte e non è lo scopo di questa descrizione.
2. GOZZO. La tiroidite di Hashimoto comporta una tendenza all’ aumento di volume della tiroide, il cosiddetto gozzo. Il gozzo può interferire con la deglutizione, la fonazione e la respirazione. Nei casi più sfortunati può essere necessario l’intervento chirurgico di tiroidectomia (asportazione della tiroide), ma nella maggior parte dei pazienti è sufficiente la terapia medica. Inoltre, in una significativa percentuale di pazienti, la tiroide tende spontaneamente a rimpicciolirsi, con l’evoluzione verso la tiroidite atrofica, senza alcun rischio di tirodectomia.
3. TUMORI. Non va mai dimenticato che la tiroidite di Hashimoto può comportare un aumento del rischio di tumore tiroideo, come il linfoma della tiroide. Più complessa è, invece, l’associazione tra la tiroidite di Hashimoto e il più frequente tumore tiroideo, cioè il carcinoma papillare. Infatti, da una parte si osserva che chi è affetto da carcinoma papillare della tiroide ha più probabilità di sviluppare una infiltrato tiroiditico attorno al tumore (26% dei pazienti) ed un incremento (solitamente modesto) di TPOAb e/o TGAb (32% dei pazienti); dall’altra parte sembra che chi è affetto da tiroidite di Hashimoto abbia un rischio più elevato di sviluppare un carcinoma papillare e ciò, secondo un recente studio dell’Università del Wisconsin, sembra particolarmente evidente nelle donne. Tuttavia, sebbene la tiroidite di Hashimoto possa comportare un aumentato rischio di tumore, un attento e scupoloso controllo endocrinologico periodico può consentire di diagnosticare in tempo l'insorgenza delle patologie maligne.
4. ALTRE MALATTIE. Inoltre, bisogna ricordare che la tiroidite di Hashimoto può associarsi ad altre malattie autoimmuni, sia del sistema endocrino (malattia di Addison, diabete mellito tipo 1, ipogonadismo primario…) che non del sistema endocrino (vitiligo, anemia perniciosa, celiachia…).
Infine, la tiroidite di Hashimoto può associarsi al carcinoma della mammella ed alla sindrome depressiva; in quest’ultimo caso, anche in assenza di ipotiroidismo
Come viene diagnosticata la tiroidite di Hashimoto?
La diagnosi comincia con la descrizione di qualsiasi sintomo al medico. Un esame fisico del collo può rivelare una ghiandola tiroidea aumentata di dimensioni.
Per la diagnosi è indispensabile eseguire alcuni esami dal prelievo venoso. I risultati di tali esami possono indicare un ipotirodismo, come un livello elevato di TSH o un livello basso degli ormoni tiroidei liberi (FT3 ed FT4). Un elevato valore degli anticorpi antitireoperossidasi (TPOAb) e/o degli anticorpi antitireoglobulina (TGAb) indica la presenza di anticorpi diretti contro la tiroide e, in presenza di ipotiroidismo, è fortemente indicativa di tiroidite di Hashimoto. L’ecografia tiroidea svela un aspetto tipico, la cosiddetta “disomogeneità diffusa”, spesso su uno sfondo denominao “ipoecogeno”. Un ecografista esperto può sospettare la tiroidite di Hashimoto anche quando tutti gli altri esami sono normali. L’ecografia è indispensabile anche per ricercare immagini che potrebbero indicare la presenza di noduli tiroidei. I noduli tiroidei veri e propri, per i quali è necessario un approfondimento diagnostico (come l’agoaspirato) non sono frequentissimi nella tiroidite di Hashimoto, ma debbono necessariamente essere distinti dai molto più frequenti “pseudonoduli”, cioè immagini apparentemente riferibili a noduli, ma i realtà attribuibili alle alterazioni infiammatorie proprie della tiroidite di Hashimoto e, dunque, non meritevoli di approfondimento diagnostico. Tale distinzione non è sempre agevole e richiede una elevato grado di esperienza.
Per la diagnosi è indispensabile eseguire alcuni esami dal prelievo venoso. I risultati di tali esami possono indicare un ipotirodismo, come un livello elevato di TSH o un livello basso degli ormoni tiroidei liberi (FT3 ed FT4). Un elevato valore degli anticorpi antitireoperossidasi (TPOAb) e/o degli anticorpi antitireoglobulina (TGAb) indica la presenza di anticorpi diretti contro la tiroide e, in presenza di ipotiroidismo, è fortemente indicativa di tiroidite di Hashimoto. L’ecografia tiroidea svela un aspetto tipico, la cosiddetta “disomogeneità diffusa”, spesso su uno sfondo denominao “ipoecogeno”. Un ecografista esperto può sospettare la tiroidite di Hashimoto anche quando tutti gli altri esami sono normali. L’ecografia è indispensabile anche per ricercare immagini che potrebbero indicare la presenza di noduli tiroidei. I noduli tiroidei veri e propri, per i quali è necessario un approfondimento diagnostico (come l’agoaspirato) non sono frequentissimi nella tiroidite di Hashimoto, ma debbono necessariamente essere distinti dai molto più frequenti “pseudonoduli”, cioè immagini apparentemente riferibili a noduli, ma i realtà attribuibili alle alterazioni infiammatorie proprie della tiroidite di Hashimoto e, dunque, non meritevoli di approfondimento diagnostico. Tale distinzione non è sempre agevole e richiede una elevato grado di esperienza.

Un esempio di gozzo in paziente evidente all'ispezione del collo in un paziente con tiroidite di Hashimoto
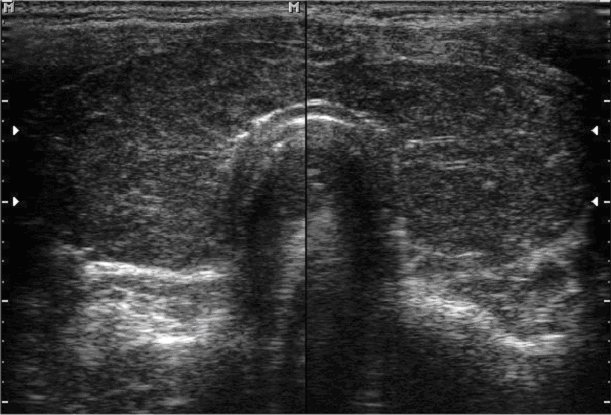
Il caratteristico quadro ecografico della tiroidite di Hashimoto.
Come viene trattata la tirodite di Hashimoto ?
L’ipotiroidismo o il gozzo che possono accompagnare la tirodite di Hashimoto possono essere trattati agevolmente con la levotiroxina sodica, una sostanza prodotta sinteticamente. La levotiroxina sodica è quasi identica alla tiroxina (T4), cioè al principale ormone tiroideo “naturale”, prodotto dalla nostra tiroide. Con la somministrazione di una singola pillola al giorno è possibile ripristinare valori ormonali perfettamente normali, senza alcun effetto collaterale, ma con completa scomparsa di ogni sintomo o segno dovuto all’ipotirodismo. L’ipotiroidismo causato dalla tiroidite di Hashimoto progredisce lentamente, nel corso dei mesi o degli anni, per cui può essere necessario aumentare gradualmente la dose di levotiroxina fino a quando la tiroide ha perso completamente la sua funzione: in questo caso si raggiunge una dose che non verrà più incrementata, ma, ovviamente, la terapia andrà proseguita per tutta la vita. In un numero molto piccolo di casi, la funzione tiroidea può lentamente normalizzarsi e la terapia può essere sospesa. Ma attenzione: una decisione in tal senso va ponderata sempre con lo specialista endocrinologo.
Nella tiroidite di Hashimoto, quando l’ecografia dimostra un aumento di volume della tiroide, può essere molto utile la terapia con levotiroxina; sia nella mia casistica personale che in quella di studiosi brasiliani o tedeschi, si ottiene un una riduzione media del volume tiroideo di oltre il 30% e, in molti casi, si ripristina un volume tiroideo normale. Inoltre, secondo uno studio effettuato all’Università di Colonia, la terapia con levotiroxina prolungata per almeno 5 anni, può determinare la riduzione o la normalizzazione dei valori degli anticorpi diretti contro la tiroide.
Una domanda che spesso i pazienti si pongono è se esista una terapia “eziopatogenetica”, cioè una terapia che possa arrestare il processo autoimmune diretto contro la tiroide e, quindi, impedirne l’aggressione e la successiva distruzione. Purtroppo la risposta a questa domanda è, ad oggi, negativa. Tuttavia, negli ultimi dieci anni sono stati fatti grandissimi progressi nella comprensione del meccanismo con cui la tiroide viene aggredita e distrutta, la cosiddetta apoptosi, grazie anche agli studi svolti all’Università di Palermo dal gruppo del Prof. Galluzzo: ciò ha posto le basi per sviluppare, nei prossimi anni, una terapia eziopatogenetica.
Nella tiroidite di Hashimoto, quando l’ecografia dimostra un aumento di volume della tiroide, può essere molto utile la terapia con levotiroxina; sia nella mia casistica personale che in quella di studiosi brasiliani o tedeschi, si ottiene un una riduzione media del volume tiroideo di oltre il 30% e, in molti casi, si ripristina un volume tiroideo normale. Inoltre, secondo uno studio effettuato all’Università di Colonia, la terapia con levotiroxina prolungata per almeno 5 anni, può determinare la riduzione o la normalizzazione dei valori degli anticorpi diretti contro la tiroide.
Una domanda che spesso i pazienti si pongono è se esista una terapia “eziopatogenetica”, cioè una terapia che possa arrestare il processo autoimmune diretto contro la tiroide e, quindi, impedirne l’aggressione e la successiva distruzione. Purtroppo la risposta a questa domanda è, ad oggi, negativa. Tuttavia, negli ultimi dieci anni sono stati fatti grandissimi progressi nella comprensione del meccanismo con cui la tiroide viene aggredita e distrutta, la cosiddetta apoptosi, grazie anche agli studi svolti all’Università di Palermo dal gruppo del Prof. Galluzzo: ciò ha posto le basi per sviluppare, nei prossimi anni, una terapia eziopatogenetica.